"Obecnie uzależnienie od heroiny i w ogóle zażywanie iniekcyjne to zjawiska marginalne. Na pierwszym miejscu jest marihuana" - mówi Maria Banaszak, specjalista psychoterapii uzależnień ze Stowarzyszenia MONAR.
Precyzyjne określenie liczby osób uzależnionych od narkotyków nie jest łatwe ze względu na trudności metodologiczne. W ich przypadku również należy odróżnić pacjentów spełniających kliniczne kryteria uzależnienia od osób podejmujących ryzykowne zachowania związane z substancjami psychoaktywnymi.
„Na podstawie danych zbieranych przez Główny Urząd Statystyczny oraz CBOS, liczbę uzależnionych na terenie Polski szacuje się na 100-120 tys. Około jedna dziesiąta osób eksperymentujących z narkotykami popada w uzależnienie. Podejrzewam jednak, że to zaniżone dane, ponieważ uwzględniają one wyłącznie pacjentów trafiających do placówek leczniczych. Na podstawie informacji zbieranych przez Krajowe Biuro ds. Przeciwdziałania Narkomanii można w przybliżeniu oszacować, że leczenie otrzymuje 50-60 proc. uzależnionych” — ocenia Maria Banaszak, specjalista psychoterapii uzależnień ze Stowarzyszenia MONAR.
Ograniczenia metodologiczne wynikają również z tego, że — podobnie jak w przypadku terapii alkoholizmu — w sektorze prywatnym działa wiele placówek oferujących leczenie uzależnienia od substancji psychoaktywnych. Obowiązujące przepisy nakładają na nie wprawdzie obowiązek przesyłania danych m.in. o liczbie pacjentów do Krajowego Biura ds. Przeciwdziałania Narkomanii, ale nie wszystkie się z niego wywiązują. Alarmujące jest zjawisko postępującej demokratyzacji narkomanii. Jeszcze kilkanaście lat temu problem dotykał głównie ludzi o niskim statusie społeczno-ekonomicznym i pochodzących z rodzin dysfunkcyjnych lub wykonujących artystyczne zawody, mieszkających w większych miastach. Dziś osoby uzależnione od narkotyków spotyka się we wszystkich grupach społecznych oraz coraz częściej na wsiach lub w mniejszych miasteczkach.
Marihuana, amfetamina, dopalacze...
„Obecnie uzależnienie od heroiny i w ogóle zażywanie iniekcyjne to zjawiska marginalne. Na pierwszym miejscu jest marihuana, która wcale nie jest narkotykiem niegroźnym. Ilość domieszek chemicznych w dostępnej dziś na rynku marihuanie jest ogromna. Jej długotrwałe zażywanie skutkuje problemami z pamięcią, koncentracją, zespołem amotywacyjnym, stanami depresyjnymi i psychotycznymi. Drugie miejsce należy do stymulantów, przede wszystkim amfetaminy oraz nowych substancji psychoaktywnych, określanych potocznie jako dopalacze, m.in. silnego syntetycznego stymulanta — mefedronu. Do grupy nowych substancji psychoaktywnych należy zaliczyć też syntetyczne kannabinoidy i opiaty, takie jak fentanyle. Trzecią najpopularniejszą wśród uzależnionych substancją są leki, głównie uspokajające i nasenne” — wylicza Maria Banaszak.
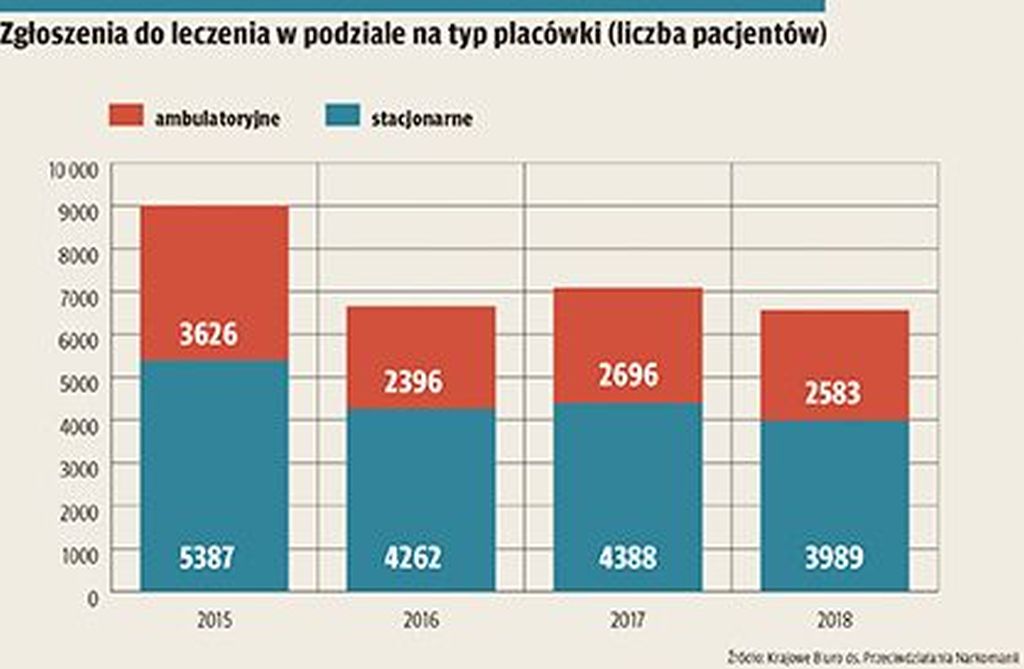
Kluczowa rola leczenia w warunkach ambulatoryjnych
Trudna do zmierzenia jest również skuteczność terapii uzależnienia od narkotyków, przede wszystkim z uwagi na braki w zbieranych przez system lecznictwa danych. Specjalistka Stowarzyszenia MONAR ocenia, że około 50-70 proc. osób, które ukończyły długoterminowe programy leczenia w warunkach stacjonarnych, utrzymuje abstynencję lub nie zażywa narkotyków w sposób powodujący problemy i prawidłowo funkcjonuje społecznie.
„Wstępnym etapem, choć niezalecanym w każdym przypadku, jest detoksykacja, konieczna w uzależnieniu np. od opiatów. Formy detoksykacji są różnorodne, ale zwykle odbywa się ona w warunkach stacjonarnych, np. na oddziałach psychiatrycznych. Dalsze leczenie jest realizowane w trybie ambulatoryjnym (poradnie) lub stacjonarnym. Najczęściej pacjent zaczyna od wizyty w poradni, gdzie stawia się diagnozę uzależnienia lub szkodliwego zażywania, a następnie ustala optymalną formę leczenia. Istnieją również programy dzienne, w ramach których zajęcia terapeutyczne odbywają się przez kilka tygodni, po kilka godzin dziennie. W placówkach ambulatoryjnych leczenie ma formę odbywającej się raz w tygodniu godziny terapii indywidualnej oraz jednego lub dwóch spotkań (zazwyczaj półtoragodzinnych) terapii grupowej” — mówi specjalistka Stowarzyszenia MONAR.
Terapia w warunkach stacjonarnych jest przeznaczona dla osób głębiej uzależnionych, które utraciły kontrolę nad nałogiem i swoim funkcjonowaniem społecznym. Pozostałym rekomenduje się pomoc udzielaną w poradniach.
„Placówki stacjonarne stają się dla pacjentów domem — w zależności od długości programu terapeutycznego — na 3, 6 lub 12 miesięcy. W stacjonarnych ośrodkach rehabilitacyjnych terapia jest oparta na metodzie społeczności terapeutycznej, która jest uzupełniana o terapię indywidualną, psychoedukację oraz, w razie potrzeb, farmakoterapię” — dodaje Maria Banaszak.
Jak zachować abstynencję
Wśród realizowanych świadczeń pomocy osobom uzależnionym znajduje się również oferta postrehabilitacyjna. W jej skład wchodzą m.in. hostele lub mieszkania dla osób, które z jakiś względów po ukończonej terapii nie mogą wrócić do swojego miejsca zamieszkania oraz prowadzona przez poradnie terapia podtrzymująca.
„Jednym z obszarów w największym stopniu wymagającym korekty jest właśnie postrehabilitacja. Wkładamy mnóstwo wysiłku i pieniędzy w sam proces leczenia, ale kluczowe jest wsparcie w zachowaniu abstynencji. Oczywiście funkcjonują różne grupy wsparcia, hostele, programy podtrzymujące realizowane w poradniach, ale to zdecydowanie za mało. Bardzo potrzebne byłoby powstanie stacjonarnych placówek rehabilitacyjnych dedykowanych osobom o specyficznych potrzebach, takich jak m.in. samotne matki z dziećmi lub osoby należące do grupy LGBTQiA” — dodaje Maria Banaszak.
Zbyt mało, w ocenie ekspertki, jest samych poradni. Większość z nich działa w dużych miastach, a problem narkomanii jest coraz poważniejszy na prowincji. Ponadto kryteria będące warunkiem uzyskania kontraktu z NFZ są na tyle rygorystyczne, że nie każda placówka jest w stanie je spełnić. Środki przekazywane przez samorządy również bywają niewystarczające, więc wiele poradni boryka się z ogromnymi problemami finansowymi.
„Przykładowo w Warszawie czas oczekiwania na przyjęcie do poradni wynosi nawet 3 miesiące. W ostatnich czasach nakładają się na to także braki kadrowe, wynikające z niskiego finansowania. Wymagania wobec psychoterapeutów są wysokie, ale nie idzie to w parze ze wzrostem wynagrodzeń. Placówki publiczne mają więc kłopoty z zapewnieniem pełnej obsady kadrowej” — dodaje Maria Banaszak.
Specjalistka podkreśla, że choć w systemie leczenia uzależnień są obszary wymagające korekty czy większego finansowania, to jednak podstawowe potrzeby terapeutyczne osób uzależnionych są zabezpieczone.


Komentarze